La disponibilità dei nuovi regimi di terapia antivirale altamente efficaci contro il virus dell’epatite C (HCV) senza uso di interferone ha creato grandi aspettative nei pazienti finora esclusi dall’accesso a tali farmaci secondo i criteri di priorità adottati in Italia dall’AIFA (vedi articolo del 22 luglio in questa sezione). Si tratta dell’ampia popolazione di soggetti con infezione da HCV genotipo 1, mai trattati (naive) con uno stadio di fibrosi epatica F2, sicuramente con patologia meno avanzata ma comunque a rischio di evoluzione e di complicanze a lungo termine dell’infezione cronica da HCV. In quest’epoca di crisi economica, pertanto, è aperto il dibattito sulla sostenibilità di un’apertura dell’accesso a queste terapie, efficaci ma costose, nel breve periodo a tale categoria di pazienti. A questo importante tema si è indirizzata un’analisi farmacoeconomica condotta da ricercatori italiani simulando due scenari, vale a dire il trattamento di 14.000 pazienti secondo gli attuali criteri e il trattamento precoce, che aggiunge l’accesso alle nuove terapie di 2000 pazienti con fibrosi F2.
L’analisi effettuata ha considerato, oltre ai costi diretti delle terapie antivirali, i costi sanitari diretti e indiretti associati alla patologia epatica non trattata ed evolutiva e, dall’altro lato, il miglioramento della qualità di vita associato alla risposta al trattamento antivirale, per ottenere il rapporto costo-utilità, che si esprime attraverso un parametro che calcola l’incremento dei costi richiesto da un anno di qualità di vita migliorata (ICER per QALY gained).
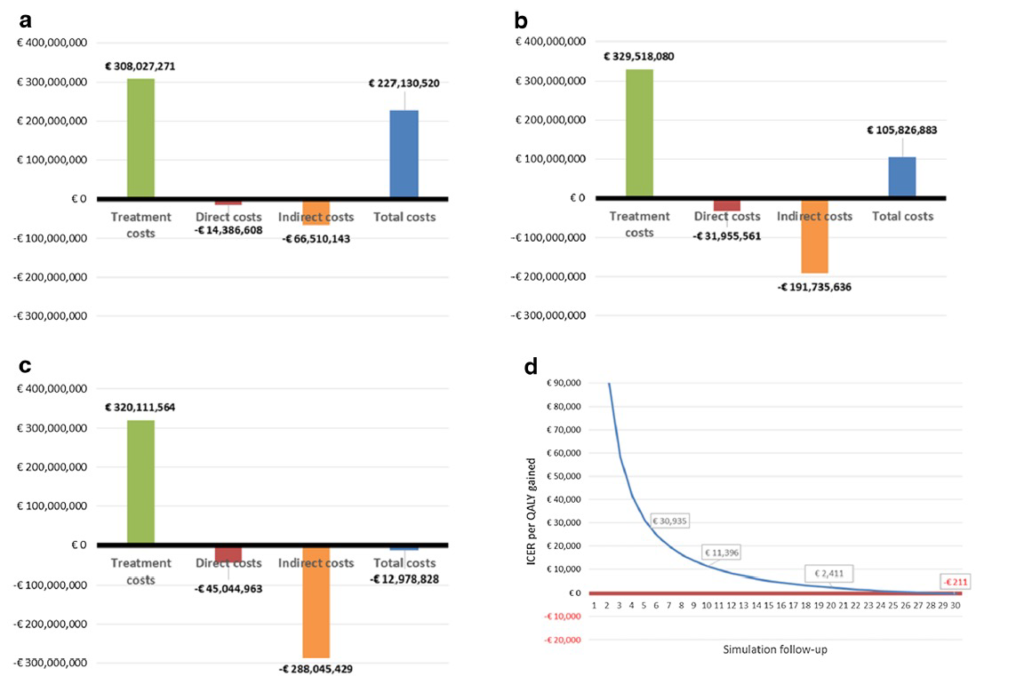
I costi diretti e indiretti della gestione dei pazienti con infezione cronica HCV hanno un impatto significativo e crescente nelle analisi effettuate con una prospettiva a 10 anni e poi a 20 e 30 anni (pannelli a, b e c della figura). In quest’ultimo caso, questi costi risultano addirittura superiori a quelli del trattamento. In ogni caso, però, la valutazione del rapporto costo-utilità risulta favorevole al trattamento precoce, con ICER per QALY guadagnato che si va riducendo progressivamente con l’allungamento della prospettiva temporale dell’analisi da 10 a 30 anni (pannello D). Se si considera il solo gruppo dei pazienti trattati, inoltre, il rapporto costo-utilità diventa favorevole al trattamento precoce già dopo 5 anni.
Clin Drug Investig. 2016 Aug;36(8):661-72. doi: 10.1007/s40261-016-0414-y.
Early Treatment in HCV: Is it a Cost-Utility Option from the Italian Perspective?
Marcellusi A, Viti R, Damele F, Cammà C, Taliani G, Mennini FS.



